
近日�����,我院外三科聯(lián)合多科室為5名腹膜后腫瘤患者舉行了MDT討論會,就患者全身狀態(tài)����、各臟器功能、疾病分期��、治療方式�����、腫物的解剖毗鄰、手術方式���、術前準備���、術中關鍵節(jié)點、副損傷的預防與控制�����、術后康復等方面深入討論���,制定了精準的個體化診療方案�����,最終為4名患者進行手術治療���,1名患者行穿刺引流+介入治療,術后均取得良好效果�����,所有患者已平安出院�。
在醫(yī)務處的協(xié)調(diào)安排下,泌尿外科倪曉辰主任醫(yī)師����、骨科李增懷副主任醫(yī)師、心血管外科趙永波副主任醫(yī)師�、神經(jīng)外科佟靜副主任醫(yī)師、麻醉科王合梅副主任醫(yī)師���、ICU武新慧主任醫(yī)師�、血液內(nèi)科高玉環(huán)主任醫(yī)師����、腎內(nèi)科何雷主治醫(yī)師、心內(nèi)科張寧主任醫(yī)師����、腫瘤內(nèi)科王玉棟主任醫(yī)師、CT影像科王琦主任醫(yī)師�����、放射科楊光主任醫(yī)師���、檢驗科馬鳴主任技師�����、病理科李芳副主任醫(yī)師����、手術室副護士長張笑萍,外三科李勇�、范立僑、張志棟����、王冬、趙雪峰����、檀碧波、劉羽等教授與許夕霞主任護師����、呂景霞和李曉娜護士長等醫(yī)護人員參加。
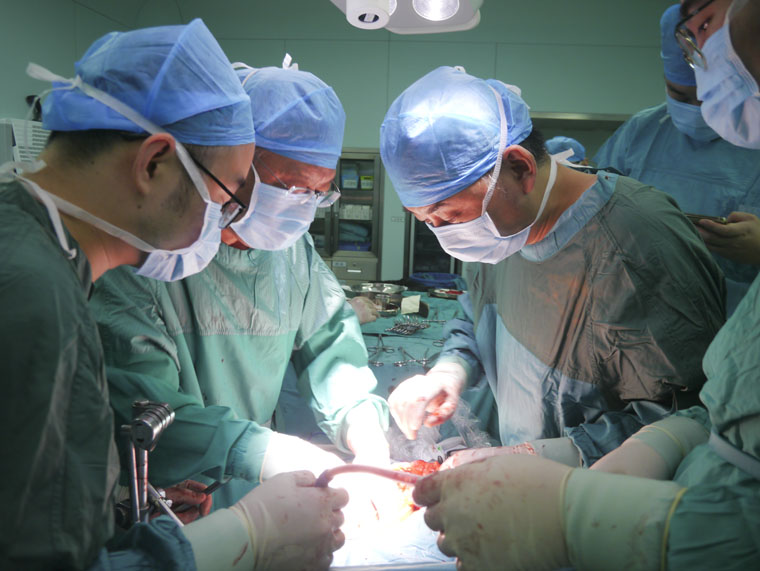
病例一的患者為左側(cè)腹膜后巨大腫瘤合并血白細胞����、中性粒細胞異常增高的癥狀�。腫瘤大小約35cm×32cm×7cm���,包繞左腎,且血白細胞最高達101.09×109/L(正常值3.5-9.5×109/L)����,中性粒細胞最高達93.05×109/L(正常值1.8-6.3×109/L)。針對上述罕見情況�,專家們分析討論除外了血液系統(tǒng)疾病,考慮是腫瘤導致白細胞異常增高�����?��;颊呓?jīng)術前抗炎�、羥基脲等治療后���,接受左側(cè)腹膜后巨大腫瘤切除+左腎切除術+經(jīng)膀胱鏡左側(cè)輸尿管D-J管置入術��,術后白細胞及中性粒細胞逐漸下降����,術后第3天降至正常,病理為去分化脂肪肉瘤��。病例二為右側(cè)腹膜后巨大腫瘤合并心臟����、腎臟功能異常,既往有高血壓����、糖尿病病史。其腫瘤大小約32cm×28cm×8cm�,腹主動脈下段、右側(cè)髂動脈及膀胱受壓向左移����,下腔靜脈下段及右側(cè)髂總靜脈受壓變窄;腫瘤包繞腸系膜上動脈及腸系膜上靜脈�����,鄰近腸管受壓發(fā)生移位�����?����;颊咝呐K超聲示左室射血分數(shù)低;冠狀動脈CTA檢查表明符合冠心病表現(xiàn)�����,且血管多支受累�,左回旋支近段軟斑塊伴管腔閉塞����,第一對角支及中間支心肌橋形成;做運動平板試驗結(jié)果為陰性���。血肌酐����、尿素氮升高�����,腎圖檢查示雙腎排泄功能障礙���。經(jīng)專家們分析判斷�,患者目前心、腎功能無手術禁忌���,決定為患者行右側(cè)腹膜后巨大腫瘤切除+右半結(jié)腸切除+經(jīng)膀胱鏡右側(cè)輸尿管D-J管置入術+粘連松解術�����,術后病理為多形性脂肪肉瘤���。
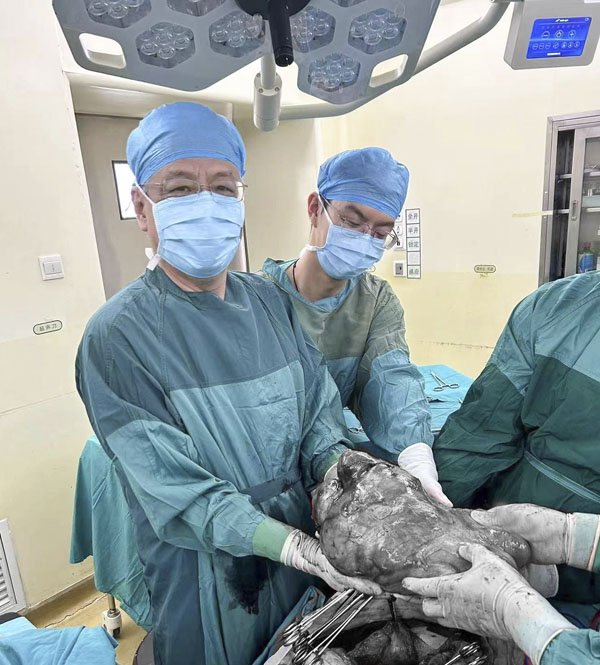
病例三的患者為右側(cè)盆腔腹膜后腫瘤合并腰椎管脊膜瘤,腫物大小約3.4cm×2.9cm×3.1cm�����,與骶骨��、骶前靜脈��、右側(cè)髂血管及輸尿管�����、右側(cè)閉孔血管及神經(jīng)聯(lián)系密切���,腰椎管脊膜瘤長徑約0.75cm��。專家們詳細討論后���,決定對盆腔腹膜后腫瘤行手術治療�,患者接受了腹腔鏡下右側(cè)盆腔腹膜后腫物切除+經(jīng)膀胱鏡右側(cè)輸尿管D-J管置入術��,術中注重保護血管�、神經(jīng)和輸尿管,對于無癥狀的腰椎管脊膜瘤暫行觀察���,術后病理為節(jié)細胞神經(jīng)瘤。
病例四的患者為腹膜后未分化肉瘤術后第二次腹部多發(fā)轉(zhuǎn)移���?�;颊呒韧鶅纱我蚋鼓ず笪捶只救饬雠c后腹腔多發(fā)轉(zhuǎn)移��,在我院進行手術治療�。本次為復查時發(fā)現(xiàn)腹腔再次多發(fā)轉(zhuǎn)移入院�,CT提示其下腹盆腔有兩處軟組織腫物,大小分別6cm×5cm×4cm�����、5cm×5cm×4cm,與腹壁���、小腸關系密切�,且行消化道造影提示腹腔腸管粘連嚴重�����,走形迂曲�。由于脂肪肉瘤放化療敏感性差,經(jīng)專家MDT討論考慮首選手術治療����。由于腹腔粘連,手術難度增加���,術中需仔細分離����,醫(yī)務人員為患者成功完成腹腔多發(fā)轉(zhuǎn)移瘤切除+粘連松解術����,術后病理為未分化脂肪肉瘤。
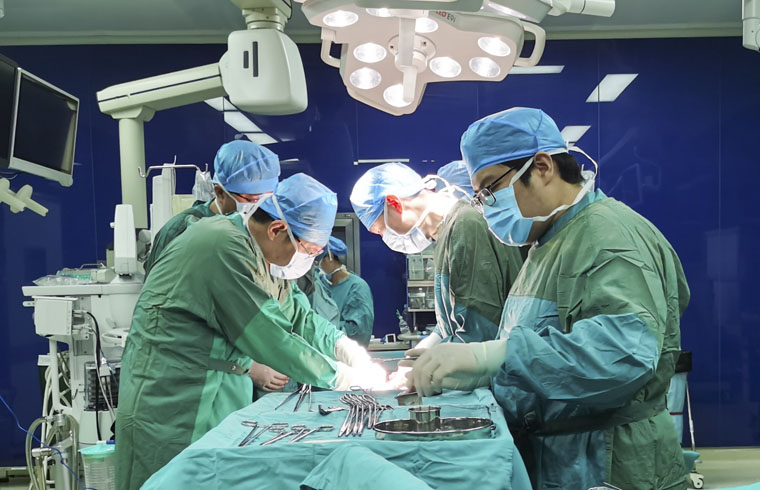
病例五的患者為右側(cè)骶前腹膜后囊實性腫瘤術后第二次復發(fā)。1年半前因“盆腔腹膜后腫瘤”在我院行“盆腔腫物切除+右側(cè)輸尿管支架植入術”���,術后病理:低分化子宮內(nèi)膜樣癌�����。遂后追加全子宮雙附件+大網(wǎng)膜+盆腔��、腹主動脈旁淋巴結(jié)切除術�����。今年2月份�,術后復查時發(fā)現(xiàn)盆腔腫物復發(fā)�,在CT引導下進行穿刺引流術,引出褐色液體約600ml�,術后細胞學病理為少許纖毛細胞及鱗狀上皮細胞�。本次住院為復查時發(fā)現(xiàn)盆腔腫物再次復發(fā)。檢查顯示��,腫物位于盆腔����、骶前,呈囊實性,大小約13.5cm×9.6cm×8.7cm����,與宮頸、直腸關系密切�����。由于囊實性腫瘤目前良惡性不確定�,為最大程度提升患者就醫(yī)體驗,經(jīng)專家MDT討論����,可先行腫瘤實性部位穿刺送病理檢查,如為良性���,行置管引流+介入治療����。征得患者及家屬同意后���,對患者開展CT引導下腫物穿刺活檢��,病理為少許纖維血管脂肪組織��,是良性囊實性腫瘤���。在后續(xù)治療中�,共引流出550ml褐色液體����,經(jīng)引流管分3次注入聚桂醇治療。
腹膜后腫瘤起病隱匿���,且常規(guī)性體檢難以發(fā)現(xiàn)�,有癥狀時往往腫瘤已生長巨大��,常常累及周圍臟器(胃腸道�����、胰腺�����、脾���、腎臟、輸尿管等)及大血管(腹主動脈、下腔靜脈����、髂血管等),大多需要行聯(lián)合臟器切除����,手術難度大、風險高��,對外科醫(yī)生是嚴峻的挑戰(zhàn)��。在該疾病的治療中�����,MDT診療模式顯示出巨大優(yōu)勢����,多學科專家按照循證醫(yī)學證據(jù),共同制定科學�、合理的個體化精準治療方案,使患者最大化獲益����。
我院外三科除診治胃癌��、胃腸間質(zhì)瘤和胃腸胰神經(jīng)內(nèi)分泌腫瘤之外�,近年來診治了許多疑難��、復雜���、巨大的腹膜后腫瘤患者�,其中腫瘤最大者達70cm×45cm×30cm�,重達71斤,國內(nèi)外罕見��。腹膜后腫瘤圍手術期診治常常需要多學科密切協(xié)作����,外三科將繼續(xù)與多科室深度合作、開拓創(chuàng)新���,不斷提高腹膜后腫瘤診治水平��,為更多患者健康保駕護航�����。
文/趙一杰 許夕霞